Живую операцию на ребенке "глазами хирурга" из Москвы провели впервые в Казахстане
 30 Октября 2020, 16:08
30 Октября 2020, 16:08
Впервые в Казахстане в Национальном научном центре материнстве и детства провели живую операцию "глазами хирурга". В онлайн формате по видеосвязи с врачом из Москвы были проведены две сложные операции на нижней челюсти у детей. Подробнее в материале корреспондента BaigeNews.kz.
Провести сложную операцию в онлайн формате врачей вынудили условия пандемии. Обе операции предусматривали хирургическое лечение больных с недоразвитием нижней челюсти. Как рассказал в интервью корреспонденту челюстно-лицевой хирург Руслан Ся Тун Чин, операция в таком формате в стране была проведена впервые. Причем одному из пациентов всего 1,5 года.
"Если в 2019 году мы приглашали наших коллег из-за рубежа для проведения хирургических вмешательств и наглядно учились – как это делать, перенимая технологию, то в 2020 году в связи со сложившейся эпидемиологической обстановкой нами были проведены операции в онлайн формате. Мы провели хирургическое лечение больных с недоразвитием нижней челюсти методом дистракционного остеогенеза нижней челюсти. То есть мы пришли к тому, что подобные операции умеем делать сами, под контролем наших коллег из Москвы", – поделился Ся Тун Чин.
Хирург отметил, что операции новорожденным при врожденной патологии челюстно-лицевой области в Казахстане начали проводить еще в 70-х годах.
Условия для проведения подобных операций в ННЦМД появились в 2008 году. Будущие мамы, у которых выявлены пороки еще в период внутриутробного скрининга, приезжают со всей страны.
"Как правило, о пороке узнают на на 20-21 неделе. Родители, уже зная, что у них родится ребенок с патологией, заблаговременно направляются в наш центр для родоразрешения, после чего наши специалисты: неонатальные врачи, челюстно-лицевые хирурги оказывают медицинскую помощь новорожденному. То есть новорожденные с расщелиной губы выписываются уже прооперированными и практически здоровыми. Преимуществом является то, что нет необходимости ждать длительное время, а это значит и родители, и их близкие психологически переносят все легче", – рассказывает казахстанский врач.
Как рассказал столичный хирург, еще чаще встречаются более сложные случаи. К примеру, когда травма у ребенка не врожденная, а получена в результате заболевания или несчастного случая. Так, в 2018 году в центре был проведен ряд сложных операций по восстановлению дефектов нижней челюсти с установкой индивидуальных титановых имплантов.
"В 2018 году в наш центр поступил мальчик, получивший сочетанную травму при ДТП в апреле в 2005 году, на протяжении 13 лет у него развивался анкилоз (серьезное, часто полное ограничение подвижности нижней челюсти – прим. авт.). Его четырежды оперировали в клиниках нашей страны. Мальчику уже исполнилось 17 лет, 13 из которых пациент не мог открывать рот. Мы провели ему оперативное лечение – остеотомия и протезирование индивидуальным титановым имплантатом височно-нижнечелюстного сустава. Мы ему открыли рот и сразу же удалили пораженный участок челюсти, заменив на индивидуальный титановый имплантат, который был заказан в Москве", – рассказал Руслан Ся Тун Чин в ходе интервью.
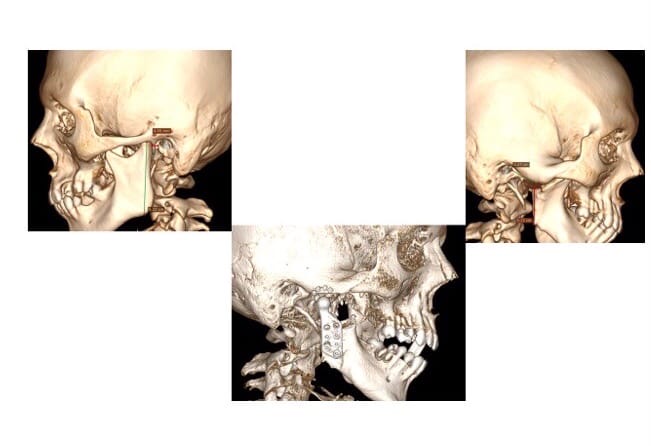
Титановый имплантат создается на основание КТ-снимков – создается 3D-стереолитографическая модель, по которой моделируется будущий индивидуальный имплант. Таким образом, он позволил казахстанским врачам восстановить функцию и анатомичность нижней челюсти подростка. По истечении двух лет после операции ребенок чувствует себя значительно лучше. Установленный индивидуальный имплант позволил значительно улучшить качество жизни: подросток прибавил в весе, набрав 30 килограммов.
"Таких детей к сожалению, у нас в стране очень много не только вследствие полученных травм, но и после перенесенных септических заболеваний, либо остеомиелита челюсти, родовых травм, после чего развиваются анкилозы и какое-то время дети не могут полноценно питаться, жевать твердую пищу. Наша задача охватить всех и всем оказать своевременную помощь. Но не всегда применим тот или иной метод лечения, потому что мы работаем с детским растущим организмом. К примеру, искусственный имплант вживляется в более старшем возрасте, когда кости черепа уже практически сформированы и скачка роста в последующем не будет. А есть моменты, когда приходится проводить многоэтапные операции в разном возрасте ребенка, для достижения окончательного результата и полного выздоровления пациента", – добавил Руслан Ся Тун Чин.
Простых операций не бывает
В 2019 году в ННЦМД был запущен долгосрочный проект в рамках бюджетной программы "Целевой вклад в АОО "Назарбаев университет" на тему: "Современные подходы к методам лечения при врожденных и приобретенных пороках развития нижней трети лица с применением инновационных технологий у детей". Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии Минздрава России стал официальным партнером проекта.
И в том же году в рамках мастер-класса в условиях ННЦМД, были прооперированы восемь пациентов с врожденными и приобретенными пороками развития нижней челюсти.
"Мы перенимаем самые последние технологии. Если, допустим, около пяти лет назад, при анкилозах сначала устраняли сам анкилоз и открывали рот, а затем удлиняли челюсть, то сейчас мы пришли к тому, что нужно делать это одномоментно, чтобы не только восстановить движения, но и непосредственно придать анатомичность и форму самой челюсти. Это достигается за счет дистракционного остеогенеза (хирургический процесс, используемый для восстановления скелетных деформаций и удлинения длинных костей тела – прим. авт.).
Метод дистракционного остеогенеза заключается в том, что на недоразвитой нижней челюсти устанавливается специально изготовленный аппарат (дистрактор), проводятся распил (остеотомия) кости между лапками аппаратов и фрагменты кости плотно прижимаются друг к другу – то есть производится компрессия. С 3-5 суток после операции аппараты раскручивают со скоростью 1-2 миллиметра в сутки, и фрагменты кости таким образом разводятся на нужную величину до достижения необходимого косметического и функционального результата. Между фрагментами кости образуется новая молодая кость – костная мозоль. Процесс удлинения кости аппаратами называется дистракцией, а аппарат – компрессионно-дистракционным", – рассказал хирург.
Живая операция "глазами" московского хирурга прошла под руководством старшего научного сотрудника ЦНИИС и ЧЛХ города Москвы, доктора медицинский наук, хирурга высшей квалификационной категории Игоря Овчинникова. Отрабатывать предстоящую операцию врачам двух стран пришлось не один день. Для начала казахстанские врачи сделали МСКТ-снимки (мультиспиральная компьютерная томография) обоих пациентов и отправили их в Москву. На основании МСКТ данных, коллеги из России сделали стереолетографическую модель черепа и челюсти в натуральную величину на 3D-принтере. В специальной программе было сделано планирование предстоящей операции: программа показала полную картину, вплоть до того, где должен быть установлен аппарат и какого результата должны достичь оперирующие врачи.
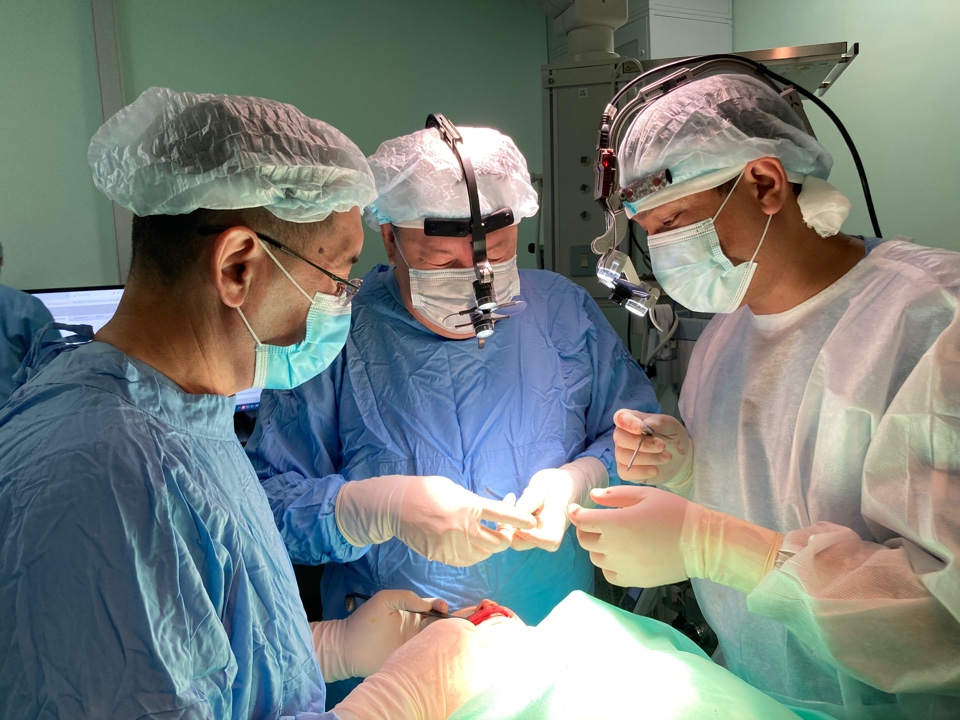
"Когда все детали прорабатываются до операции, именно на моделях и шаблонах, становится понятна дальнейшая тактика, то есть, как и что будет происходить. Это сокращает время операции, время наркоза, это также и слаженность в операционной бригаде. Мы знаем практически все, что может нас ожидать в процессе операции. Мы провели две операции, были два пациента. Первый пациент – девочка 17 лет с диагнозом "синдром 1-2 жаберных дуг, недоразвитие нижней челюсти, асимметричная деформация челюстей" – неоднократно оперировалась. Это была вторая операция по удлинению ветвей нижней челюсти, окончательная", – поделился хирург.
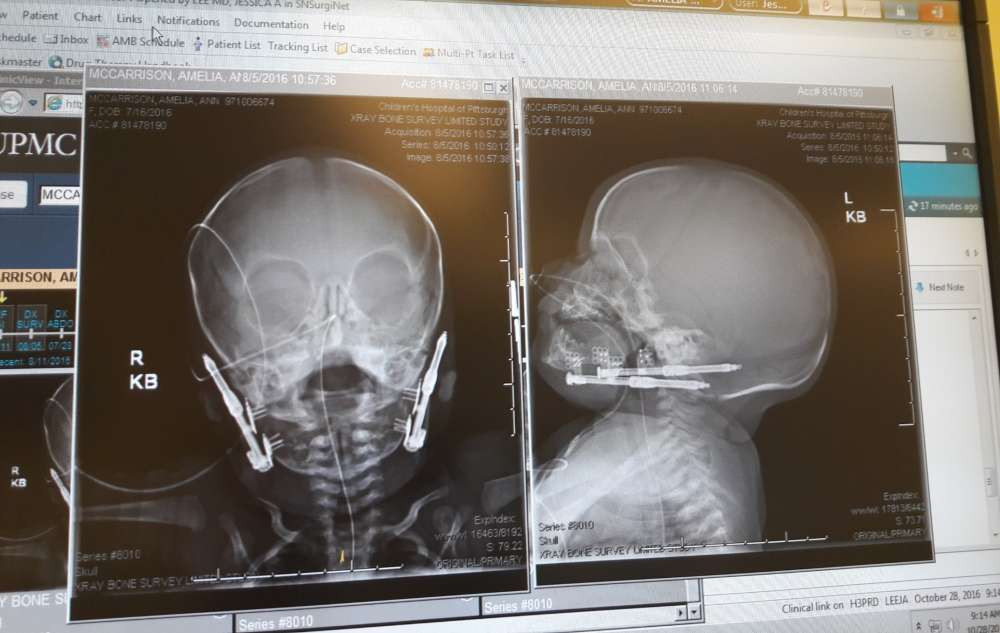
В рамках этого же мастер-класса казахстанские врачи провели и вторую операцию. На этот раз у ребенка, которому исполнилось всего 1,5 года наблюдается редкое врожденное заболевание – синдром Тричера Коллинза. В данном случае у малыша недоразвита нижняя челюсть и присутствует синдром дыхательной обструкции, поэтому сразу при рождении мальчику поставили трахеостомическую трубку.
"Это достаточно редкое заболевание, встречающееся в одном случае на 50 000 детей – множественные пороки челюстно-лицевой области. При этом пороке отсутствуют или не развиты кости лицевого скелета, недоразвита нижняя челюсть, а также сопровождается расщелиной неба. Ребенок родился с таким диагнозом и не мог дышать самостоятельно, ввиду того, что мягкие ткани полости рта перекрывали верхние дыхательные пути за счет недоразвития нижней челюсти (микрогнатия). В первые дни жизни ребенку поставили трахеостомическую трубку в горло. И ребенок уже 1,5 года дышит через эту трубку.
Опять-таки ребенок не может жевать, глотать полноценно ввиду недоразвития нижней челюсти. Данная трубка может вызвать стеноз гортани, а это достаточно грозный диагноз, при котором ежемесячно необходимо расширять верхние дыхательные пути. Поэтому чем скорее мы избавимся от инородной трубки, тем быстрее ребенок будет восстанавливаться. Наша задача на сегодняшний день была: выдвинуть нижнюю челюсть для того, чтобы выставить в прикус, вытянув нижнюю челюсть открыть верхние дыхательные пути, чтобы ребенок мог дышать через естественные дыхательные пути. Чтобы ребенок принимал уже более твердую пищу, потому что функция жевания у него на сегодняшний день отсутствует", – рассказал Руслан Ся Тун Чин.
Операция с юным пациентом заняла около трех часов. И сегодня, спустя почти две недели после хирургического вмешательства, малыш чувствует себя достаточно хорошо. По словам хирурга, диагностировать редкий диагноз можно еще во время беременности, а привести к таким последствиям могут, как экологический фактор, анемия, внутриутробные инфекции, так и обычные стресс и токсикоз во время беременности.


"Завтра мы начнем активировать дистракционный остеогенез – выращивание кости нижней челюсти. Мы ежедневно будем наращивать кость по одному миллиметру. Между двумя костными отломками будет формироваться костная мозоль, вследствие чего эта костная мозоль будет перерождаться в собственную кость. Это очень длительный процесс, с этим аппаратом ребенок будет ходить от шести до восьми месяцев, в зависимости от созревания костей. Все происходит под контролем УЗИ, МСКТ-снимков и через полгода дистракционный аппарат снимается. Данные процессы многоэтапные, и возможно через 5-6 лет ребенку снова понадобится данная операция, поскольку нижняя челюсть врожденно отстает от развития других костей лицевого скелета. Наша задача, опять-таки, на сегодняшний день выдвинуть нижнюю челюсть так, чтобы мы могли удалить трахеостомическую трубку, чтобы ребенок мог дышать самостоятельно через естественные дыхательные пути", – рассказал столичный хирург.
К сожалению, такую помощь казахстанские врачи могут оказать не каждому ребенку, поскольку нет соответствующего оборудования – оно попросту не зарегистрировано в Казахстане. Как сообщил Руслан Ся Тун Чин, в Казахстане "необходимо пройти лицензирование на данные изделия медицинского назначения (ИМН), чтобы они могли закупаться в страну и устанавливаться в рамках ГОПМП".
"Возможно, в ноябре этого года мы проведем аналогичный мастер-класс, если будет такая возможность, пригласив к нам в центр доктора из Москвы, для более развернутого мастер-класса. В данный момент есть пациенты, которые также находятся на рабочем органе (комиссии – прим. авт.), и мы бы хотели пригласить и поучиться у наших зарубежных коллег более сложным операциям. У нас есть патологии намного сложнее, планом лечения которых мы, к сожалению, пока еще не владеем. И, я думаю, что у нас получится это. Мы планируем пригласить не только самого хирурга, но и врача УЗИ-рентгенолога, которые будут обучать наших специалистов, врачей УЗИ. Проведут лекционный семинар о том, как правильно выхаживать таких пациентов, следить за созреванием регенерата и так далее. Потому что важно не только провести успешную операцию, но и суметь правильно выходить пациента", – резюмировал Руслан Ся Тун Чин.
Самое читаемое
- Школьных линеек 25 мая не будет в Казахстане
- Тучи насекомых атакуют жителей Туркестанской области
- 110-летний американец назвал секреты долголетия
- В Караганде застройщик, вырубивший десятки деревьев пытается уйти от наказания
- Громкое дело: суд вынес приговор виновному в смертельном ДТП с автобусом в Алматы

 Надежда Лыкова
Надежда Лыкова